Terapia de plasma rico en plaquetas para acelerar la recuperación de lesiones y patologías del pie
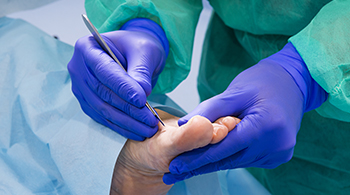
13 Sep 2017Desde hace muchos años nuestros pacientes no sólo demandan una solución a sus problemas, sino que nos ruegan hacerlo en el menor tiempo posible. La aplicación de las nuevas tecnologías para la recuperación más temprana de cualquier tipo de lesión ha sufrido un auge importante en los últimos 20 años desde la aplicación del plasma rico en plaquetas (PRP) o, dicho de otra manera, del uso de los factores de crecimiento de origen plasmático.
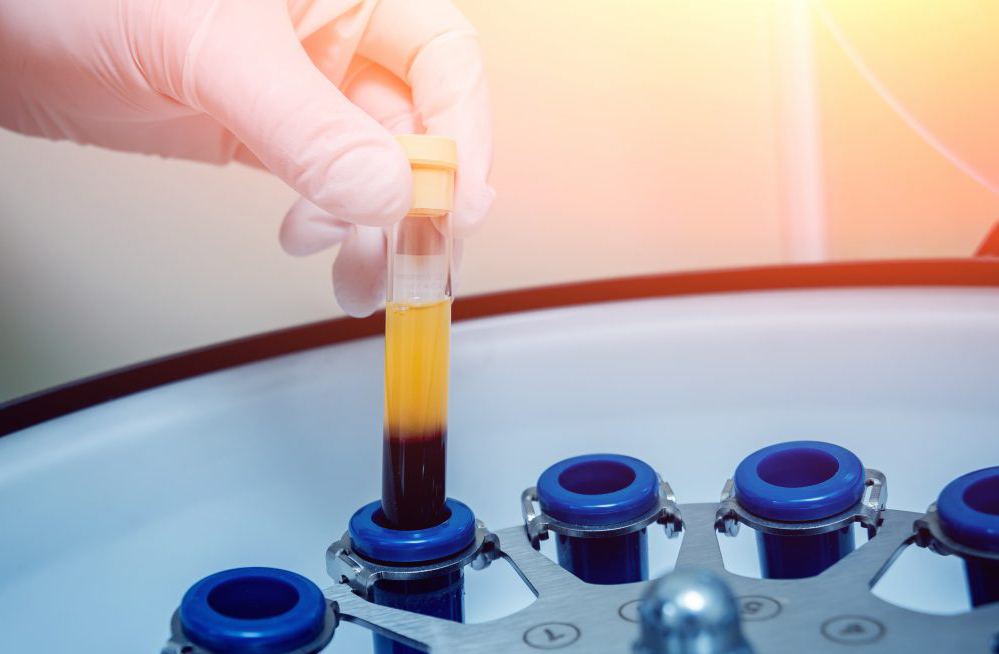 Este tratamiento, uno de los que aplicamos en Podoactiva, ha demostrado su eficacia en la aceleración de la cicatrización y regeneración de los tejidos, en el tratamiento de la fascitis plantar, tendinitis y lesiones de ligamentos, roturas musculares y de huesos, y curación de úlceras y heridas. Se realiza mediante infiltraciones en el pie, reduciendo el dolor y la inflamación, y haciendo mucho menos traumático el proceso de recuperación de la lesión.
Este tratamiento, uno de los que aplicamos en Podoactiva, ha demostrado su eficacia en la aceleración de la cicatrización y regeneración de los tejidos, en el tratamiento de la fascitis plantar, tendinitis y lesiones de ligamentos, roturas musculares y de huesos, y curación de úlceras y heridas. Se realiza mediante infiltraciones en el pie, reduciendo el dolor y la inflamación, y haciendo mucho menos traumático el proceso de recuperación de la lesión.
Las plaquetas se encuentran en el cuerpo humano en una cantidad normal de entre 150.000 y 400.000 plaquetas/ml sangre. Constituyen el lugar de almacenamiento de proteínas biológicamente activas. Las plaquetas tan estudiadas durante muchos años por su papel en la hemostasia (detención de los procesos hemorrágicos), tienen una función fisiológica recientemente descubierta de importancia relevante: son portadoras de proteínas, denominadas factores de crecimiento, con un papel importante en la reparación y regeneración tisular. Actúan como vehículos de transporte de estos factores de crecimiento implicados en la reparación de distintos tejidos.
No todos los PRP son iguales. La tecnología del PRP que desarrollamos en nuestros centros de Podoactiva se basa en la preparación de un plasma 100% autólogo (se extrae del mismo paciente que lo recibe en el tratamiento), enriquecido en plaquetas cuya aplicación en las zonas dañadas permite acelerar la regeneración de un gran número de tejidos sin efecto adverso alguno. El Plasma Rico en Factores de Crecimiento constituye una tecnología personalizada que ha revolucionado el campo de la medicina regenerativa, ya que a partir de la sangre del paciente permite obtener diferentes formulaciones terapéuticas ricas en factores de crecimiento que favorecen la cicatrización y regeneración de tejidos.
El proceso de regeneración de cualquier tejido incluye un complejo conjunto de acontecimientos biológicos controlados por la actuación y sinergia de un cóctel de factores de crecimiento. Tras producirse una lesión o daño tisular, se activan y coordinan un gran número de vías intercelulares e intracelulares, con el objetivo de restaurar la integridad del tejido y su hemostasia. Los factores de crecimiento son también necesarios para promover la angiogénesis o formación de vasos sanguíneos que suministrará oxígeno y nutrientes al tejido dañado.
Los factores de crecimiento ya mencionados anteriormente, son un conjunto de proteínas que de forma natural se encuentran en el plasma sanguíneo y en el interior de las plaquetas, que desempeñan una función esencial en los procesos complejos de reparación y regeneración de los tejidos. Desencadenan efectos biológicos como la migración celular dirigida (quimiotaxis), angiogénesis, proliferación y diferenciación celular, todos ellos acontecimientos claves en los procesos de regeneración tisular. Se debe subrayar que las plaquetas, por su propiedad de secretar un conjunto de proteínas en el mismo lugar de la lesión, aportan los constituyentes capaces de regenerar los tejidos y remodelar la matriz extracelular.
¿En qué consiste la técnica del Plasma Rico en Factores de Crecimiento?
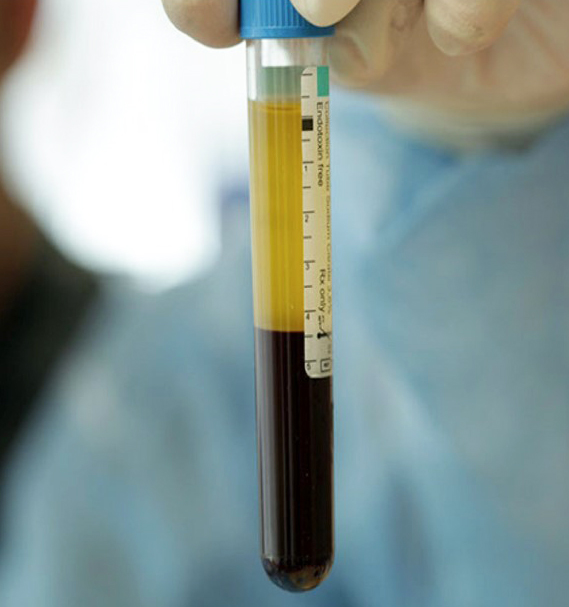
El Plasma Rico en Factores de Crecimiento es una mezcla de proteínas autólogas preparadas a partir de un determinado volumen de plasma rico en plaquetas (PRP). Se prepara a partir de un pequeño volumen de sangre extraído del propio paciente momentos antes del tratamiento.
Se somete a continuación a un proceso especial de centrifugación, y después del mismo conseguimos un plasma sin leucocitos y con una concentración de plaquetas tres veces mayor al número de las presentes en sangre periférica.
Este primer plasma enriquecido que obtenemos, en formulación líquida, es el idóneo para el tratamiento de úlceras cutáneas, lesiones musculares, tendinosa, óseas y articulares, y se administra en infiltraciones.
 La segunda formulación es el coágulo de PRP. Se obtiene de la misma manera que el PRP líquido pero tendremos que esperar a la formación del coágulo. El tiempo de formación del coágulo dependerá de varios factores, pero principalmente del tipo de material del recipiente y de la temperatura. El coágulo que se forma se trata de una matriz tridimensional que adquiere la forma del recipiente donde está depositado. El coágulo está constituido por una incipiente malla de fibrina que atrapa en su interior plaquetas, factores de crecimiento, así como otras moléculas bioactivas. Esta formulación se presenta como un perfecto sistema de liberación sostenida de factores de crecimiento y otras moléculas bioactivas en el lugar de su aplicación. Es ideal para el tratamiento de úlceras, heridas, relleno de defectos tisulares en cirugía abierta, etc.
La segunda formulación es el coágulo de PRP. Se obtiene de la misma manera que el PRP líquido pero tendremos que esperar a la formación del coágulo. El tiempo de formación del coágulo dependerá de varios factores, pero principalmente del tipo de material del recipiente y de la temperatura. El coágulo que se forma se trata de una matriz tridimensional que adquiere la forma del recipiente donde está depositado. El coágulo está constituido por una incipiente malla de fibrina que atrapa en su interior plaquetas, factores de crecimiento, así como otras moléculas bioactivas. Esta formulación se presenta como un perfecto sistema de liberación sostenida de factores de crecimiento y otras moléculas bioactivas en el lugar de su aplicación. Es ideal para el tratamiento de úlceras, heridas, relleno de defectos tisulares en cirugía abierta, etc.
La tercera formulación es la membrana de fibrina de Plasma Rico en Factores de Crecimiento. Si permitimos que el proceso de coagulación continúe en el tiempo las plaquetas inician la retracción del coágulo. Una vez terminado este proceso de retracción se obtiene una formulación constituida por una red tridimensional estable de fibrina que retiene todavía parte de los factores de crecimiento plasmáticos y de los liberados por las plaquetas. Se utiliza principalmente para sellar superficialmente los tratamientos de las úlceras y heridas.
Aplicaciones del PRP en la fascitis plantar
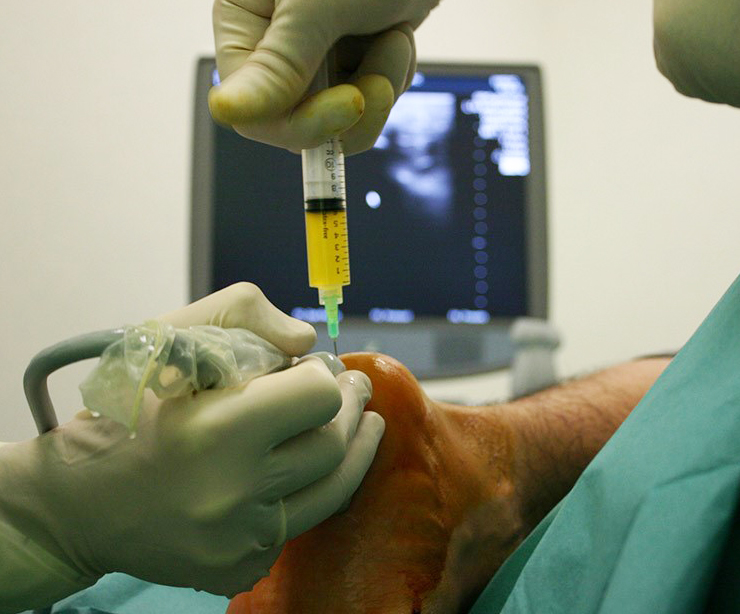 Lafascia plantar es una banda de tejido elástico, que tapiza la musculatura de la planta del pie y que va desde el calcáneo (hueso del talón) hasta la zona metatarsal (debajo de los dedos). La inflamación de dicha estructura, principalmente en la zona en la que la fascia se inserta con el calcáneo, es lo que conocemos como fascitis plantar. Es una patología muy habitual que en población no deportista suele aparecer a partir de los 40 años, pero que en pacientes jóvenes con práctica deportiva habitual suele aparecer más tempranamente.
Lafascia plantar es una banda de tejido elástico, que tapiza la musculatura de la planta del pie y que va desde el calcáneo (hueso del talón) hasta la zona metatarsal (debajo de los dedos). La inflamación de dicha estructura, principalmente en la zona en la que la fascia se inserta con el calcáneo, es lo que conocemos como fascitis plantar. Es una patología muy habitual que en población no deportista suele aparecer a partir de los 40 años, pero que en pacientes jóvenes con práctica deportiva habitual suele aparecer más tempranamente.
Algunos estudios afirman que alrededor del 15% de la población puede llegar a padecerla en algún momento de la vida. Posiblemente la patología lesional más frecuentemente diagnosticada en consulta es la fascitis plantar, fasciosis plantar o la rotura parcial de la fascia. Cualquiera de las mismas reacciona espectacularmente al tratamiento ecoguiado mediante infiltraciones intrasustancia de PRP, con el fin de proliferar la cicatrización biológica de dicha fascia, reduciendo su inflamación y mejorando su elasticidad. En estos tratamientos, realizamos tres infiltraciones ecoguiadas en tres semanas consecutivas junto con una movilización precoz y progresiva de la zona.
Aplicaciones del PRP en tendinopatías y lesiones del ligamento
En podología las lesiones tendinosas que más frecuentemente nos encontramos en consulta son las tendinopatías y rotura del tendón de Aquiles, tendinopatías del tibial posterior y tendinopatías de los peroneos. Pueden englobar lesiones que no afectan a la integridad estructural del tendón como las tendinitis y tenosinovitis o las tendinopatías crónicas u otras más graves como las roturas parciales o totales de los mismos.
La tendinopatía crónica es una enfermedad degenerativa del tendón originada por múltiples microrroturas causadas por un excesivo uso o múltiples repeticiones de movimientos. Al contrario que la tendinitis aguda, la tendinopatía crónica no es una patología inflamatoria. El mejor tratamiento para este tipo de lesiones incluye la realización de ejercicios físicos excéntricos y la aplicación de PRP. La aplicación de PRP intralesional ha demostrado una disminución inmediata del proceso doloroso, disminución de la inflamación local y disminución del tiempo de cicatrización y de recuperación lesional.
Se realizan tres infiltraciones de la formulación líquida de PRP durante tres semanas consecutivas mediante control ecoguiado. Las lesiones ligamentosas más tratadas son las lesiones del complejo ligamentario externo del tobillo y, en segundo lugar, del complejo ligamentario interno.
Aplicaciones del PRP en el tratamiento de úlceras y heridas
Las úlceras cutáneas crónicas (UCC) son lesiones de la piel con pérdida de sustancia, de evolución crónica y poca respuesta terapéutica. El inicio de una úlcera cutánea crónica suele ir precedido de una enfermedad de base que puede producirse en algunos casos por una pérdida de movilidad (ictus, caídas, etc.), y en otros casos debido a una enfermedad de base mal controlada (diabetes, hipertensión, neuropatías, etc.).
El tratamiento con PRP ha demostrado estimular los procesos de cicatrización del tejido y mejora notablemente su vascularización, algo imprescindible para la viabilidad de la lesión. El objetivo del tratamiento con PRP es mejorar la cicatrización de la lesión tanto desde el fondo de la misma como desde su periferia. Es importante realizar previamente una limpieza adecuada de la úlcera o de la herida y de la piel perilesional, no empezando el tratamiento hasta que la herida esté desbridada y libre de infección. Es eficaz en todo tipo de úlceras, hasta en un 70% de los casos. Siempre será necesario controlar la enfermedad basal para mejorar la eficacia del tratamiento y evitar recidivas.
Aplicaciones del PRP en el tratamiento de la artrosis en el pie
La artrosis del 1º dedo o dedo gordo conocida como Hallux Rígidus y la artrosis de tobillo, como dos de las lesiones degenerativas más comunes en el pie, implican un desgaste progresivo de las superficies articulares que conforman ambas articulaciones, concretamente de la cabeza del primer metatarsiano y la base de la falange del primer dedo en el caso del Hallux Rígidus, y de la cara articular de la tibia, del astrágalo y el peroné en el caso del tobillo.
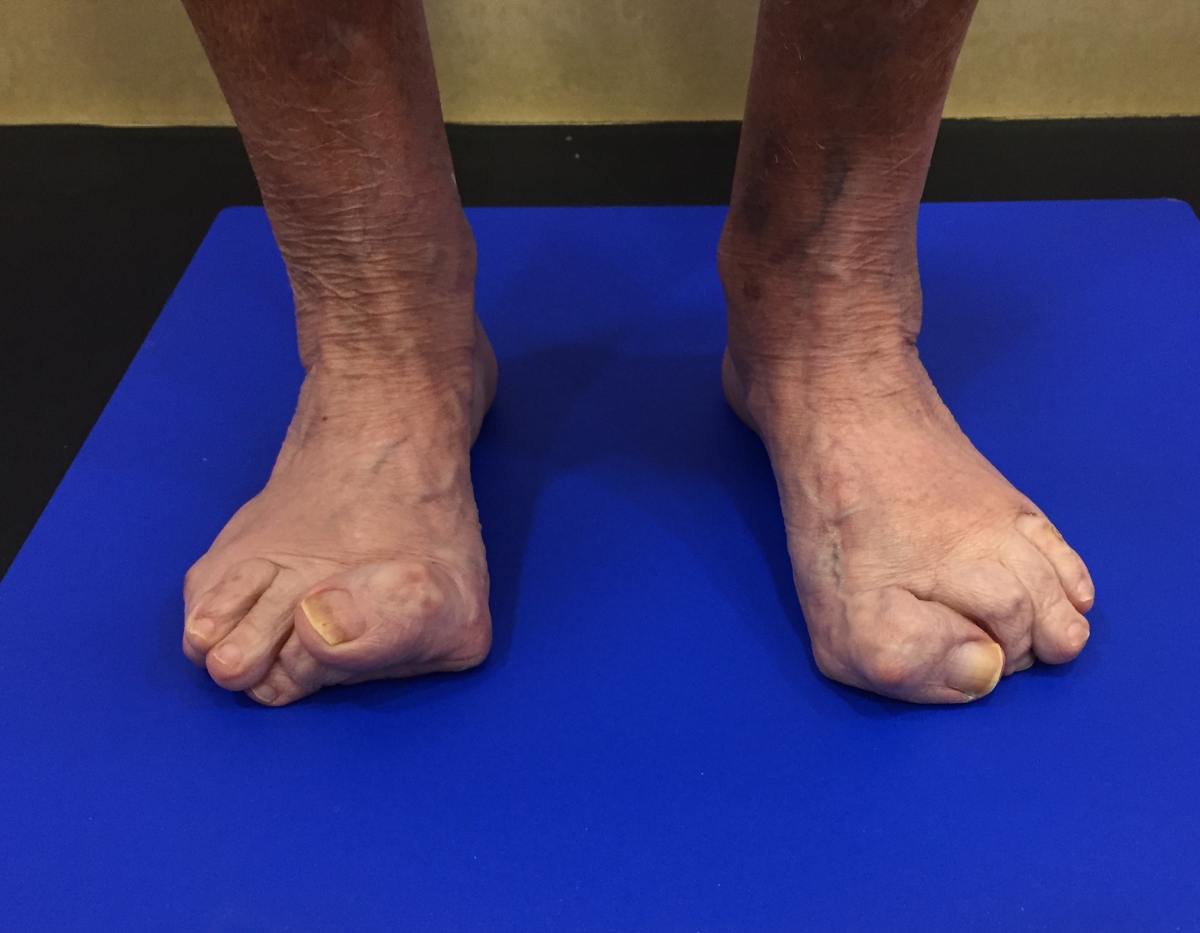 La artrosis de tobillo, por ejemplo, no es tan habitual como la de cadera o de la rodilla, pero hace que la persona que la padece vea cómo su vida y capacidad de movimiento quedan muy limitadas. La artrosis del 1º dedo o Hallux Rigidus suele ir supeditada a traumatismos previos o a alteraciones estructurales que condicionan la biomecánica del pie, provocando pequeños daños articulares en el tiempo que acaban degenerando la articulación y desarrollando posturas y marchas antiálgicas o antidolorosas que pueden provocar lesiones a otros niveles. También es muy frecuente la artrosis de la articulación subastragalina, responsable de los movimientos de pronación y supinación en el pie, entre los huesos astrágalo y calcáneo.
La artrosis de tobillo, por ejemplo, no es tan habitual como la de cadera o de la rodilla, pero hace que la persona que la padece vea cómo su vida y capacidad de movimiento quedan muy limitadas. La artrosis del 1º dedo o Hallux Rigidus suele ir supeditada a traumatismos previos o a alteraciones estructurales que condicionan la biomecánica del pie, provocando pequeños daños articulares en el tiempo que acaban degenerando la articulación y desarrollando posturas y marchas antiálgicas o antidolorosas que pueden provocar lesiones a otros niveles. También es muy frecuente la artrosis de la articulación subastragalina, responsable de los movimientos de pronación y supinación en el pie, entre los huesos astrágalo y calcáneo.
Los tratamientos convencionales existentes para la artrosis a día de hoy consisten en: analgésicos y antiinflamatorios, protectores del cartílago e infiltraciones de ácido hialurónico. La terapia con infiltraciones de PRP surge como una alternativa eficaz a los tratamientos convencionales. Su aplicación puede frenar el avance de la enfermedad, mejorar la rigidez de la articulación, reducir el dolor y la inflamación, mejorando la movilidad del paciente, y sin efectos secundarios reportados. El tratamiento completo son tres infiltraciones en tres semanas consecutivas.
Aplicaciones del PRP en el hueso
Actualmente existe un gran conocimiento en lo que respecta al proceso de reparación de las fracturas óseas. Conocemos el tipo de células que actúan en la regeneración, las señales osteoinductivas que participan y las características de la matriz extracelular que actúa como escenario, así como las características óptimas del ambiente mecánico en torno a la fractura.
Aún así, las intervenciones a su debido tiempo y bien orientadas en los diferentes puntos clave de esta cascada cito-molecular del programa reparador óseo pueden contribuir a solventar problemas de pseudoartrosis, retardos de consolidación y osteonecrosis entre otras múltiples patologías del hueso. El objetivo primordial de la ingeniería tisular en este campo es el de aplicar los principios generales para promover, estimular y, en último lugar, replicar la reparación biológica natural del hueso mediante el diseño de soportes o matrices que sirvan de vehículo para transferir células, genes, señales celulares y otras proteínas que induzcan la formación de hueso. Gracias a estas propiedades del PRP lo utilizamos frecuentemente en la recuperación más temprana de fracturas traumáticas, fracturas por stress, procesos de pseudoartrosis o no unión de fracturas, etc.
Realizamos tres infiltraciones en tres semanas consecutivas, mediante control radiológico intervencionista con fluoroscopio, de tal manera que somos capaces de aplicar el PRP incluso dentro del propio foco de fractura o de lesión ósea, promoviendo una reparación muy temprana de la estructura ósea.
Aplicación del PRP en cirugía
 Existen diferentes situaciones clínicas que, tras intentar todas las terapias conservadoras para su resolución, no dejan otra opción que la vía quirúrgica. Una vez decidida esta opción no hay que dejar de tener presente que el éxito del tratamiento quirúrgico siempre es multifactorial estando implicados varios conceptos tales como la técnica quirúrgica, la destreza del profesional, en nuestro caso del podólogo, el diseño de los materiales de osteosíntesis, el diagnóstico por imagen y la utilización de herramientas biológicas autólogas, como el Plasma Rico en Factores de Crecimiento destinadas a acelerar el proceso de reparación y a regenerar tejidos.
Existen diferentes situaciones clínicas que, tras intentar todas las terapias conservadoras para su resolución, no dejan otra opción que la vía quirúrgica. Una vez decidida esta opción no hay que dejar de tener presente que el éxito del tratamiento quirúrgico siempre es multifactorial estando implicados varios conceptos tales como la técnica quirúrgica, la destreza del profesional, en nuestro caso del podólogo, el diseño de los materiales de osteosíntesis, el diagnóstico por imagen y la utilización de herramientas biológicas autólogas, como el Plasma Rico en Factores de Crecimiento destinadas a acelerar el proceso de reparación y a regenerar tejidos.
El Plasma Rico en Plaquetas es rico en factores de crecimiento tisulares, ya sean epidérmicos, vasculares, endoteliales, óseos, favoreciendo todos ellos el aporte biológico idóneo a la zona intervenida quirúrgicamente para promover la cicatrización deseada y en las mejores condiciones en el mejor tiempo posible. Gracias a estas propiedades utilizamos la aplicación de Plasma Rico en factores de Crecimiento en cirugía en situaciones tales como reparaciones tendinosas, cirugía de hallux valgus o juanetes, cirugía mínimamente invasiva, cirugía abierta, humectación de material de osteosíntesis (tornillos, agujas, grapas…) con el fin de mejorar el proceso de integración en el hueso, etc.
Para más información sobre este tipo de tratamiento, pueden ponerse en contacto con nosotros en Clínica Podoactiva Olavide Madrid (Tfno: 911 59 45 45 o en podoactivaolavide@podoactiva.com)
Raúl Ramos
Podólogo responsable de Clínica Podoactiva Olavide Madrid
Experto en biomecánica y cirugía del pie
Artículos Relacionados
-
Operación de juanetes: Cómo es la cirugía de juanetes
06/11/2023Si ya hace tiempo que los sufres y están interfiriendo con tu vida diaria, seguro que has pensado en tratarte los juanetes con una operación. La...
-
Fascitis plantar. Conoce cómo prevenir y tratar esta inflamación del pie
07/06/2023La fascia plantar es una banda de tejido elástico situada entre el calcáneo (el talón) y la zona metatarsal (debajo de los dedos). La inflamación...
-
Juanetes. ¿Son hereditarios? ¿Se pueden prevenir? ¿La cirugía es una solución definitiva?
29/11/2022¿QUÉ SON LOS JUANETES? El “juanete”, técnicamente denominado “Hallux Valgus”, es el engrosamiento de la articulación del...








Sonia Peris
Posted at 09:10h, 30 diciembrePadezco fascitis plantar
Padezco fascitis plantar desde hace casi dos años. Lo he probado todo y aunque he mejorado, no termino de recuperar, ya no se si lo que queda es fascitis o más arriba el tendón de Aquiles, pero tengo una inflamación importante que no me deja avanzar y terminar de curar. Estoy interesada en recibir información sobre la terapia de infiltración de plasma. Otro tema es que vivo en Pamplona y no sé si allí tienen también éste tipo de tratamiento.
Les agradecería se pusiesen en contacto conmigo para facilitarme información sobre el tratamiento adecuado.
Gracias de antemano
Podoactiva
Posted at 16:19h, 31 diciembreBuenos días Sonia. El
Buenos días Sonia. El tratamiento de plasma rico en plaquetas lo tenemos de momento únicamente en clínica Podoactiva Olavide (Madrid). En Pamplona nos puede encontrar en Clínica Podoactiva Pamplona (https://goo.gl/nE5BfA). En dicho centro podemos verle y buscar una solución a lo que nos comenta, ya que las plantillas personalizadas Podoactiva también se elaboran para tratar y aliviar los síntomas de fascitis plantar. Un saludo.
Vivian Arteaga
Posted at 01:56h, 10 noviembreHola, tengo derrame sinovial del tobillo izquierdo, del lado externo, hace dos años. Recomienda el tratamiento PRP?
Podoactiva
Posted at 11:04h, 10 noviembreBuenos días Vivian. ¡Muchas gracias por su interés!
El tratamiento que indica le puede ayudar pero no hay garantías al 100% de que se le solucione el problema del tobillo. Lo ideal es que visite a un especialista en consulta para que lo pueda valorar.
Puede contactar con nosotros llamándonos al +34 974 231 280 o a través de WhatsApp en el número +34 635 368 675.
Estamos aquí para lo que necesite.
Un saludo.